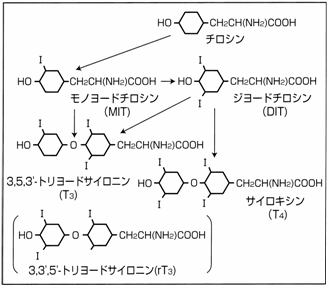
甲状腺ホルモンは動物の活動をコントロールする働きを担わされた ・甲状腺ホルモンは、脊索動物の活動をコントロールする働きを担わされた。 <例> ・サケ科などの魚類では海への降下時、海水適応を起こさせる。 ・両生類では、幼生から成体への変態を促進させる。 ・鳥類では、季節ごとの換羽を起こしたりする。 ・恒温動物では、一般に全身の細胞に作用して細胞の代謝率を上昇させる(呼吸量やエネルギー 産生量を増大させる。 ・そのためには、直接に細胞核内の遺伝子に働きかける必要がある。 ・甲状腺ホルモンの受容体は核内にあり、ホルモンと受容体が結合すると、その複合体は核内DNA に結合し、特定のRNAの転写活性を調節する。 ☆核内受容体に結合するホルモン等には次のようなものがある。 ・甲状腺ホルモン ・ステロイドホルモン ・ビタミンAやビタミンDなどの脂溶性ビタミン ・事実上、甲状腺ホルモンの標的器官は全身のすべての細胞といえる。 甲状腺ホルモンの分泌調節 ・甲状腺ホルモンの分泌量は、下垂体前葉から分泌される甲状腺刺激ホルモン(TSH、サイロトロピン) によって調節されている。 ・TSHの分泌量は、間脳の視床下部から放出される甲状腺刺激ホルモン放出ホルモン(TRH)によって 調節されている。 ・T3とT4の違いは、ホルモン1分子中のヨードの数である。 ・生理活性は、T3の方が強く、体温、成長、心拍数などを含めた体内のほぼ全ての過程に関与してい る。 ・T4はT3の前駆体でもあり、血漿中での濃度はT3の濃度より40倍も高い。 ・血中においてはサイロキシン結合タンパク質やアルブミンなどのタンパク質と結合した状態にある。 ・血中での寿命はおよそ1週間と、比較的長期間である。 甲状腺機能異常症の主なもの <甲状腺機能低下症> ・甲状腺の機能が低下することによって甲状腺ホルモンの分泌量が不十分となる疾患である。 ・代表的なものにはクレチン症と橋本病がある。 ◆クレチン症 ・先天性のものである。 <原因> ・甲状腺そのものが先天的に無い、あるいは充分に機能していないことによる。 <症状> ・クレチン顔貌と呼ばれる特徴的な様相を呈する。 クレチン顔貌・・・・まぶたがはれぼったく、鼻は低く、いつも口をあけ、大きな舌を出している。 皮膚は乾燥し、あまり汗をかかず、腹部は大きくふくれている。 臍ヘルニア、がんこな便秘がある。 四肢とくに手足の指が短い。 周囲に興味を示さず、あまり泣かずによく眠り、体動も不活発で、おとなしい。 ・これらの症状は乳児期以後にみとめられるものが多く、新生児期にははっきりした症状を示しにくい。 ・生後すぐの時期に甲状腺ホルモンがないと中枢神経の発達に非常に悪い影響を与えるため、早期診断 および治療が大切である。 ・生後3か月以内に治療が開始できれば正常の発達を期待できるが、生後12か月以後では知能障害を 残してしまう。 <治療> ・甲状腺ホルモン剤(一般名:レボチロキシンナトリウム、製品名: チラーヂンS錠など) を投与する。 ◆橋本病 ・慢性の甲状腺炎である。 <原因> ・自己免疫疾患の1つであり、甲状腺を異物とみなして自己抗体(抗サイログロブリン抗体、抗マイクロ ゾーム抗体)が生じ、この抗体が甲状腺を破壊していくため、徐々に甲状腺機能低下症になっていく。 ・遺伝因子と環境因子の組み合わせで発症すると考えられている。 ・自己免疫疾患として認識された最初の病気であった。 ・原発性甲状腺機能低下症の原因のなかでもっとも頻度が高いものと考えられている。 ・女性に多く(男性の10倍から20倍)、45歳から65歳の年齢層で多くみられる。 <症状> ・甲状腺が硬く腫れてくる場合が多い。 ・甲状腺の機能が低下してくると、充分な甲状腺ホルモンが作られないために、全身の新陳代謝が悪く なり、様々な症状が現れてくる。(主なものは、甲状腺腫大、除脈、脱力感、低体温、体重増加、むく み、食欲低下など)。 <治療> ・甲状腺腫がかなり大きい場合は、甲状腺ホルモン剤を服用すると腫れを小さくする事ができる。 ・甲状腺機能低下がある場合は、不足している量の甲状腺ホルモンを甲状腺ホルモン剤にて補う。 <甲状腺機能亢進症> ・甲状腺内組織の活動が異常に活発になることにより、T3又はT4、あるいは両方の甲状腺ホルモンの 分泌量が過剰になる疾患である。 ・甲状腺ホルモンは体にエネルギーの利用を促すホルモンであり、これが過剰になる事で全身の働きが 過剰になる為、アドレナリンが過剰に出た時と似たような症状が出る。 ・代表的なものにはバセドウ病がある。 ◆バセドウ病 <原因> ・甲状腺にある甲状腺刺激ホルモン受容体に対する抗体が出現することによって起こる自己免疫疾患で ある。(甲状腺の表面には、下垂体によって産生される甲状腺刺激ホルモン(TSH)の受容体(甲状腺 刺激ホルモン受容体、TSHレセプター)が存在する。この受容体に対する自己抗体(抗TSHレセプター 抗体、TRAb)が生じ、それがTSHの代わりにTSHレセプターを過剰に刺激するために、甲状腺ホルモン が必要以上につくられてしまう。) ・20 ~30歳代に多く、男女比は1:3-4で女性に多い。 ・何らかのアレルギーを持っている人に多い。 <症状> ・全身の新陳代謝が活発になるため、様々な症状が現れる(特徴的なものは、甲状腺腫大、眼球突出、頻脈、 多汗、手足の振るえ、血糖上昇、血圧上昇、体重減少または体重増加など)。 <治療> a.甲状腺ホルモンの合成を抑える薬(抗甲状腺薬:メチマゾール(メルカゾール)、チウラジール(プロ バジール)など)を服用する。この方法は、甲状腺刺激抗体が消えるまで薬を飲みつづける必要がある ため、完治には長い期間を要する。 b.ヨードの放射性同位元素を服用し、甲状腺の細胞の数を減らす。この方法は、およそ2 - 6ヶ月で甲状 腺ホルモンの量が減少すると言われ、手術よりは手軽で、薬によるよりも早く治るが、時間経過ととも に細胞が減りすぎて、逆に甲状腺の機能低下が発生することもある。 c.甲状腺の一部を残して切除する方法。この方法は、他の治療法より早く完治し、再発も少ないが、入院 を要する。手術跡が目立つこともある。手術による合併症も起こりうるので、高齢者や心臓の病気がある 人などには行わない。 <予後> ・適切な治療を行えば予後良好である。 <関連リンク> ◆視床下部ホルモン ◆下垂体ホルモン |